
Mitos e verdades sobre o nosso cérebro
novembro 16, 2012
O mistério dos Hits: Por que algumas músicas “grudam no cérebro”
novembro 16, 2012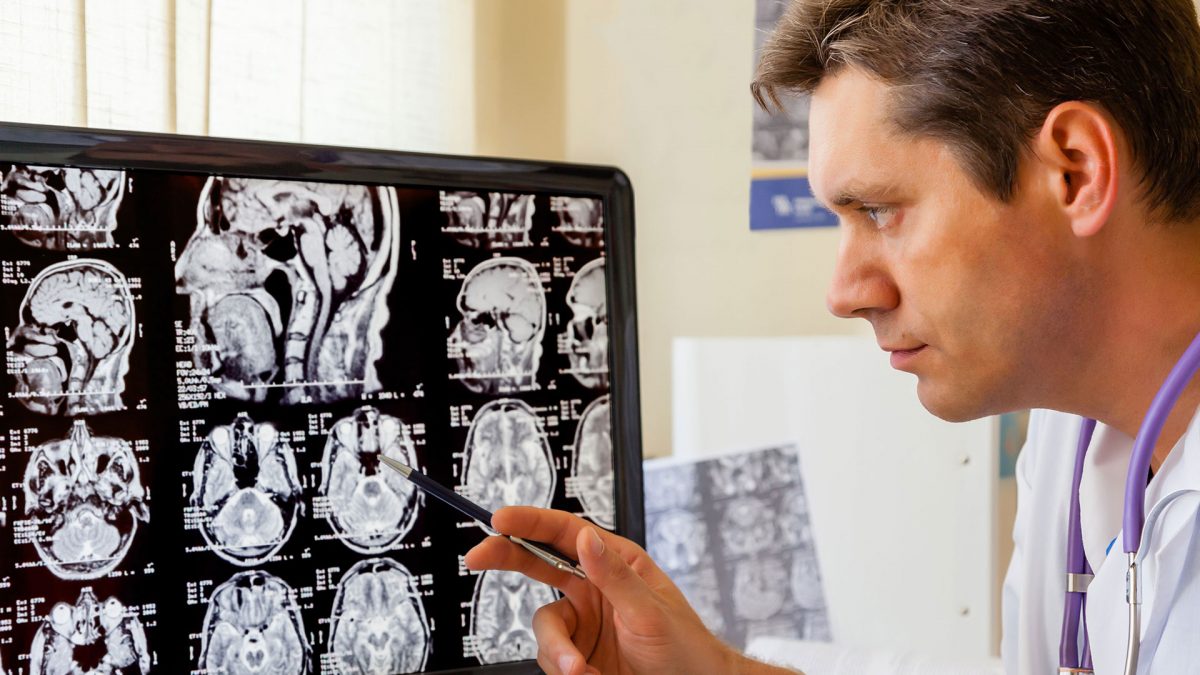
A epilepsia é uma doença neurológica crônica que afeta cerca de 2% da população mundial, de acordo com dados da Organização Mundial da Saúde (OMS). Infelizmente, no Brasil, ainda temos um grande número de pacientes sem controle adequado de crises, tanto por desconhecimento dos profissionais da área da saúde como por desinformação da própria população brasileira. Ela não é contagiosa e pode surgir em qualquer idade. “A epilepsia não é uma doença, e sim, um conjunto de doenças. É preciso estabelecer a causa exata das crises para estabelecer a melhor conduta. As causas vão desde doenças estruturais como neurocisticercose, derrames, tumores e sequela de acidentes até predisposição genética”, relata o neurologista Leandro Teles. Para definir epilepsia precisamos que o paciente tenha mais de 2 crises sem um desencadeante óbvio. Cerca de 5% da população terá, ao menos, uma crise na vida. Por isso, o médico afirma que é importante entender um pouco mais sobre a doença que ainda é rodeada de muitos mitos. E para facilitar, ele enumera as principais dúvidas, confira: 1- Durante uma crise devemos impedir que o paciente engula sua própria língua . MITO. Esse é um erro comum e perigoso. A língua não enrola e o paciente não é capaz de engoli-la. Não se deve em hipótese alguma introduzir os dedos dentro da boca do paciente (pelo risco de lesões graves nos dedos) e tampouco introduzir objetos rígidos (pelo risco de lesões dentárias e gengivais graves). O correto e virar o paciente de lado, protegê-lo, deixar que a saliva escorra e aguardar calmamente que a crise acabe, o que ocorre geralmente antes de 3 minutos na grande maioria das vezes. 2- As crises podem ser bem controladas com medicamentos. VERDADE. O uso regular de uma ou duas medicações é capaz de controlar adequadamente as crises em 70% dos casos. Muitos dessas medicações são distribuídas gratuitamente na rede pública. 3- Convulsão e ataque epiléptico são sinônimos. MITO. A convulsão é apenas 1 tipo de ataque epilético. A convulsão é aquele tipo mais intenso, aonde o paciente perde os sentidos e se debate, podendo morder a língua e urinar na roupa. Mas existem crises mais fracas, manifestas por breves desligamentos, formigamentos ou contrações restritas a alguns grupos musculares. Se ocorrerem de maneira recorrente, configuram epilepsia. 4- Epilepsia tem tratamento, mas não tem cura. MITO. Existe a possibilidade de cura em alguns casos. Seja porque o paciente ficou muito tempo sem ter crises (mínimo de 2 anos) e a medicação foi descontinuada sem recorrência das crises, seja após um procedimento cirúrgico que retirou a causa das crises ou seja pelo próprio amadurecimento do cérebro em alguns tipos de epilepsias infantis. 5- A ‘baba’ (saliva) durante uma convulsão pode transmitir a doença. MITO. A epilepsia não é uma doença contagiosa. O contato com a saliva do paciente de maneira alguma torna a outra pessoa epiléptica. No entanto, a saliva pode transmitir (mesmo que raramente) algumas doenças infecciosas. Por isso não é recomendado o contato desnecessário com a saliva de um desconhecido sem mecanismos de proteção. 6- Devemos dar dose extra do remédio ao paciente quando ocorre uma crise. MITO. As medicações devem ser mantidas nos horários acertados pelo médico. Não devemos dar remédio extra durante ou logo após a crise, sob o risco do medicamento ir parar nos pulmões devido a sonolência. Também não devemos passar água fria e muito menos álcool no rosto do paciente, pois são medidas absolutamente inefetivas. 7- Pacientes com epilepsia tem dificuldades mentais. MITO. A maioria dos pacientes com epilepsia tem inteligência absolutamente normal, alguns até acima da média. Uma pequena parcela apresenta patologias que causa dificuldade intelectual associada às crises. 8- O paciente com epilepsia pode levar uma vida normal. VERDADE. Pacientes bem controlados podem e devem trabalhar, praticar esportes, casar, ter filhos, etc… Até mesmo dirigir o paciente pode após 2 anos de controle e bom seguimento clínico.
